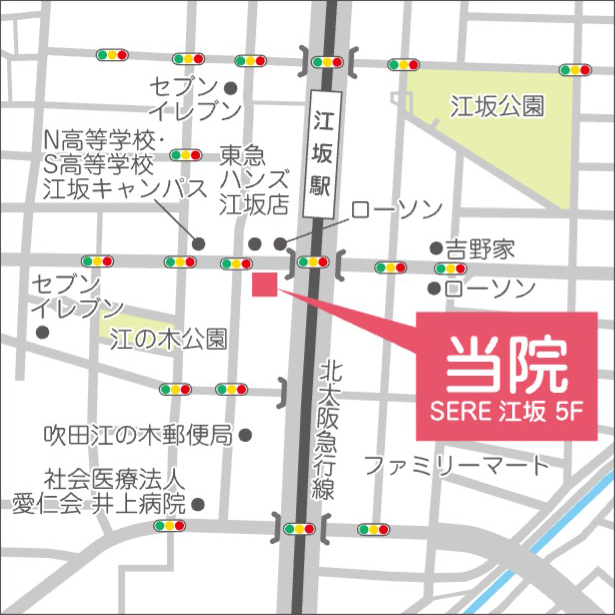
乾癬とは
乾癬は、皮膚の炎症によって皮膚が赤くなり、
表皮の新陳代謝(ターンオーバー)の異常によって
皮膚が盛り上がって表面に銀白色のフケのようなカサカサができ、
それがポロポロとはがれ落ちる病気です。
「カンセン」と言うと他の人に感染するのではないかと心配される方もいらっしゃいますが、「感染」ではなく、「乾癬」は免疫バランスの異常によっておこる病気なので、人にうつることはありません。しかし、完治が難しく、見た目も問題になります。
日本には、乾癬の患者さんが40~50万人(約1,000人に4~5人)くらいおり、男女比は2:1で男性に多いと言われています。
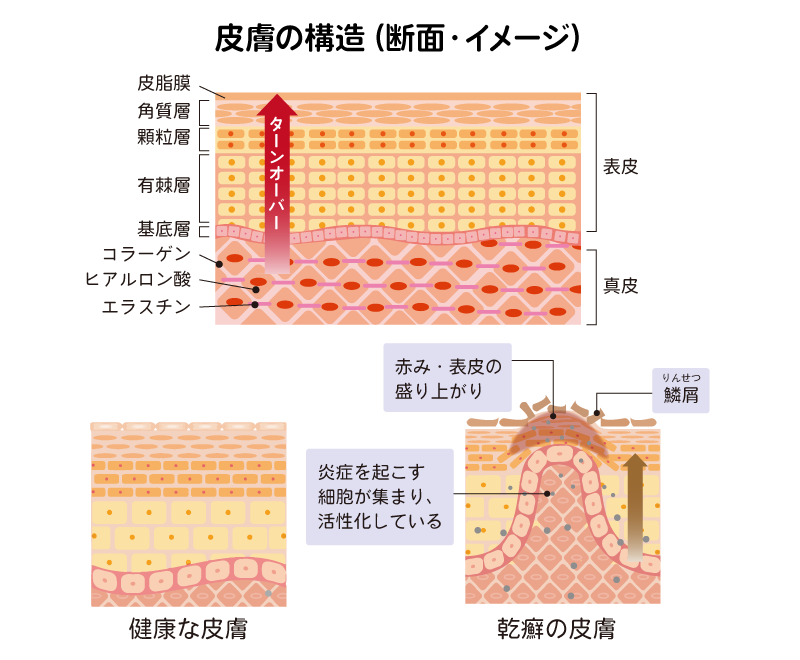
皮膚は外側から表皮、真皮、皮下組織と呼ばれ、表皮はさらに角層、顆粒層、有棘層、基底層の4層構造になっています(下図)。基底層では常に新しい細胞が作られており、性質を変えながら角層へ押し上げられ、垢となってはがれ落ちていきます。この過程を「ターンオーバー」といい、通常は28〜40日で繰り返されています。しかし、乾癬の患者さんでは、ターンオーバーの周期が4〜5日と極端に速くなっているため、細胞が過剰に増殖し、皮膚は厚く盛り上がり鱗屑となってはがれ落ちていきます。
江坂駅前花ふさ皮ふ科では、皮膚科専門医が乾癬の治療を行っております。 お気軽にご相談下さい。
原因
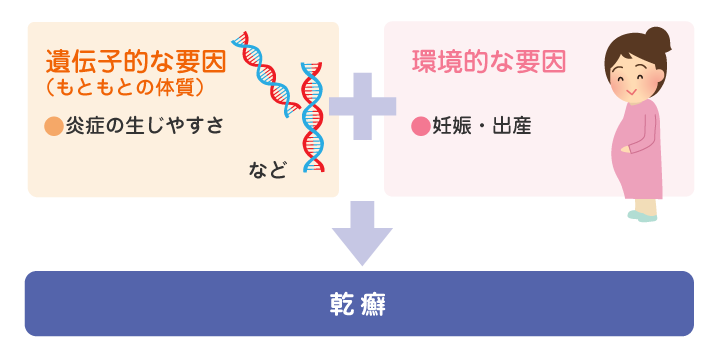
乾癬の原因はまだ完全に解明されていません。
もともと乾癬を発症しやすい素因を持つ人に、ストレスや感染症、薬剤、生活習慣や食習慣などの何らかの発症要因が加わって発症すると考えられています。肥満、糖尿病や脂質異常症なども乾癬の発症リスクのひとつと考えられています。
外からの影響
かぜ、扁桃腺炎
皮膚への刺激
飲酒、喫煙、食生活
季節(冬)
薬
など内からの影響
ストレス
メタボリックシンドローム
(肥満・脂質異常症・高血圧・糖尿病)
など
症状
乾癬は頭を含む全身どこでも発症します。外から力が加わった部分に新しい乾癬の皮疹が現れることがある(ケブネル現象)ので、肘や膝、ベルトで圧迫される腹部や、座ることで体圧のかかるお尻などに乾癬の皮疹がよくみられます。
半数くらいの方は、多少のかゆみを感じたり、爪が先端から浮き上がって白くみえたり、爪の表面にポツポツとした凹凸ができたりと爪にも異常をきたします。
乾癬は症状や合併症の有無などにより、以下の5つに分類されます。
| 特徴 | 症状 | その他 | |
|---|---|---|---|
| 1.尋常性乾癬 | “尋常”=“普通”という意味。 乾癬の80%を占める。 | 全身に数cm大の鱗屑を伴う紅斑が出現。 | 痒みの程度には、個人差がある。 |
| 2.滴状乾癬 | 風邪(特に扁桃腺炎)などの感染症がきっかけで発症。 | 1cmくらいの小さな水滴大の皮疹が全身に出現。 | 小児や若者に多い。 感染症が治ると収束。 |
| 3.関節症性乾癬 | 皮膚症状だけでなく、強い関節痛を伴う。 | 手足の関節、背骨、アキレス腱、足の裏などに痛みや腫れ、こわばりを生じる。 | 関節症状が進行すると、戻らなくなることがあるので、早期に発見、治療することが重要。 |
| 4.乾癬性紅皮症 | 乾癬の治療が不十分、もしくは治療をしなかった場合に発症することがある。 | 乾癬の皮疹が全身の90%以上に広がった状態。発熱や倦怠感を伴う。 | 皮膚炎、感染症、薬剤などが誘引となる。 |
| 5.膿疱性乾癬 | 最近、遺伝子変異が関係していることが分かった。 | 乾癬の皮疹に黄色や白色の膿疱をもつ。高熱や倦怠感を伴う。 | 乾癬の中では重症で、日本では難病の一つに指定されている。 |
治療
乾癬の根本的な治療は、残念ながらまだ見つかっていません。しかし、きちんと治療を行えば、乾癬の症状が現れないようにコントロールすることができます。
乾癬の治療のアプローチには、主に以下の2本柱があります。

皮膚の赤み:
紅斑(炎症)の抑制
銀白色のフケのようなカサカサ:
鱗屑(皮膚の細胞が過剰に作られている)の抑制
治療法は、以下のように塗り薬や飲み薬の他に、光線療法、注射薬などがあります。
外用療法
乾癬の皮膚症状に対する基本的な治療法は外用療法(塗り薬)です。関節症状には効果がないので、皮膚の症状が軽くても関節などに痛みがある場合はご相談下さい。
ステロイド外用薬
炎症を抑えて皮膚炎(特に紅斑)を改善します。効果は比較的早く得られますが、長く使い続けると、皮膚が薄くなったり毛細血管が拡張して赤くなったりするので、注意が必要です。
活性型ビタミンD3外用薬
皮膚のターンオーバーを正常化し、厚くなった角質(鱗屑や肥厚)を元に戻す働きをします。ステロイド外用薬のような副作用がないため長期間使用しやすいですが、ステロイド外用薬と比べ、効果が感じられるまでに少し時間がかかります。
また、活性型ビタミンD3はカルシウム代謝に関係するため、決められた量より多く塗ってしまうと血中のカルシウム濃度が上がり、のどの渇き、脱力感、食欲不振などの「二日酔い」に似た副作用が起こることがあります。特に腎機能が低下している方やご高齢の方は注意が必要です。
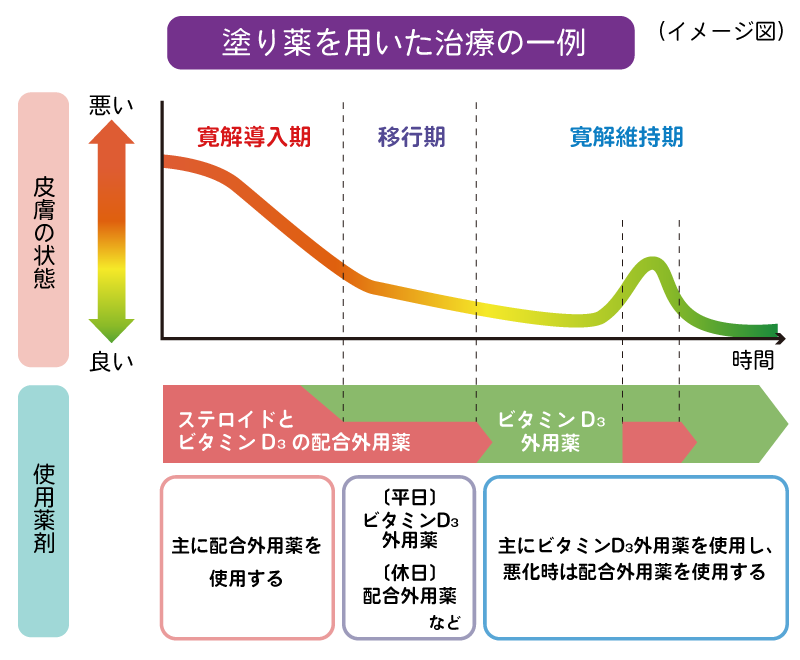
ステロイドとビタミンD3の配合外用剤

上記のステロイドとビタミンD3の2つの成分を配合した塗り薬もあります。
1日1回の外用で良いこと、ステロイド外用薬やビタミンD3外用薬を単独で使うより効果が高いことなどのメリットがあります。
症状の程度や効果に応じて、外用剤を選んでいきます。 即効性のある配合剤やステロイド外用薬で症状を抑え、ステロイドの外用量を減らすために配合剤からビタミンD3外用薬単独に切り替えていきます。 また、塗り薬には軟膏、ゲル、ローション、フォーム、シャンプー様外用液剤など様々なタイプがあるので、使いやすいものを選んでいきましょう。
内服治療
抗ヒスタミン薬、抗アレルギー薬
痒くて掻いてしまうことで、皮疹が悪化してしまいます。かゆみを軽減し炎症を抑えるために、外用薬と併用することがあります。
ビタミンA誘導体(エトレチナート)

皮膚の細胞が過剰に作られることを抑えるお薬です。副作用として、唇がカサカサして荒れたり、手のひらや足の裏の皮膚がフケ状にはがれたりすることがあります。
また、精子を作る機能や胎児に影響を与えることがあるため、内服中だけでなく、内服中止後も男性は6ヶ月間、女性は2年間の避妊が必要です。他に、肝機能異常や中性脂肪の上昇などをきたすことがあるので、定期的な血液検査が必要です。
免疫抑制剤(シクロスポリン)
過剰な免疫の働きを抑えるお薬です。血圧上昇、腎機能障害、多毛、歯肉炎などの副作用が出る可能性があるので、定期的な血圧の測定や血液検査が必要です。ほとんどの副作用は、お薬の中止によって元に戻ります。
PDE4阻害薬(アプレミラスト)
免疫細胞の酵素の働きを抑えることで、免疫バランスの乱れを整えて炎症を抑えるお薬です。飲み始めの頃に、吐き気や下痢、頭痛などの副作用が出ることがありますが、1ヶ月以内におさまることがほとんどです。妊娠中は服用できません。
光線(紫外線)療法
紫外線は免疫の過剰な働きを抑える作用があります。この作用を利用し、皮疹に直接紫外線を照射することで皮膚症状を改善させます。紫外線の中でも、中波長紫外線(UVB)と長波長紫外線(UVA)のみ効果があると言われています。
現在よく使われるのが、全身に紫外線を照射できる「ナローバンドUVB療法」と皮疹のみに照射する「ターゲット型エキシマライト」です。これらは、UVBに含まれる有害な波長を取り除いて、治療効果の高い波長だけを照射することができます。効果を上げるためには、週1~2回以上通院する必要があります。当院でも「ターゲット型エキシマライト」の治療が可能です。塗り薬だけで改善しない場合は、この治療法の併用も検討します。
UVAは、光に対する感受性を高めるお薬を飲んだり塗ったりしてから照射する「PUVA療法」に用いられます。光線療法の主な副作用としては、日焼けや色素沈着などがあります。
生物学的製剤(注射薬)
外用や内服、紫外線療法で皮膚や関節症状の改善が認められない場合に使用します。免疫細胞の情報伝達をしているタンパク質(サイトカイン:細胞同士が出し合うシグナル)の働きを抑制することで、炎症を抑えます。他の治療法に比べて効果が高く、関節症状にも効果がありますが、開始前には様々な検査が必要です。また医療費も高額になります。この治療を検討する場合は、近隣の総合病院や大学病院へご紹介させていただきます。
注意点
肥満や糖尿病、脂質異常症などの病気は、乾癬の悪化因子になります。これらの病気がある方は、きちんと治療を行っていきましょう。
洋服や下着の素材やデザインによっては、皮疹を悪化させることがあります。こすれないゆったりしたものや、直接肌に触れる下着は綿素材のものを選びましょう。
風邪や虫歯など、菌やウイルスに感染することで、乾癬が悪化することがあります。手洗いやうがいで予防をしましょう。また、タバコはのどを痛め、風邪や扁桃腺炎にかかりやすくなるので控えましょう。
辛い食事やお酒によって痒みが増すことがありますので、控えましょう。
入浴で体や頭を洗う際は、手や綿のやわらかいタオルを使用し、ゴシゴシこすらないようにしましょう。